其他辅助检查:
1.超声检查 本检查无创、无放射性、廉价便捷,可作为该病的筛选诊断方法之一。
(1)B超:可发现腹膜后纤维化斑块,提示肾盂及输尿管积水的程度,并可排除引起肾积水的结石等常见原因。
腹膜后纤维化肿块典型的超声特征为,从双肾动脉水平至下腰椎或骶骨岬前缘可见边界清晰的低回声肿块,内部回声较均匀。腹主动脉前方及两侧被片状低回声包绕,腹主动脉壁内有时可见钙化斑块强回声。病变前缘边界较清,后缘与腹主动脉前壁密不可分,两侧因与后腹膜腔后壁粘连且受肠气影响显示欠佳。被累及输尿管以上的肾盂和输尿管扩张积水。早期腹膜后纤维化,因改变轻微和受肠气或肠腔内液体的影响易漏诊。
(2)彩色多普勒:可观察腹主动脉及髂血管的血流信号及判断血管是否存在狭窄及狭窄程度。
(3)超声鉴别:须注意与腹主动脉瘤伴发血栓和腹膜后恶性肿瘤相鉴别。
①与腹主动脉瘤伴发血栓的鉴别:腹膜后纤维化腹主动脉内膜尚清晰平整,可有钙化,低回声多位于腹主动脉前方及两侧,范围较大,很难探及边界。而腹主动脉瘤表现为动脉壁梭形膨出,内膜不光整,血栓低回声位于管壁内且不规则,可探及动脉瘤边界。
②与腹膜后恶性肿瘤的鉴别:腹膜后纤维化主要分布于主动脉前方及两侧,肿块范围广泛。边界探查不清,但非融合状或分叶状,内部回声较均匀,很少引起主动脉移位,无肠系膜淋巴结转移及腹腔种植。
2.X线检查
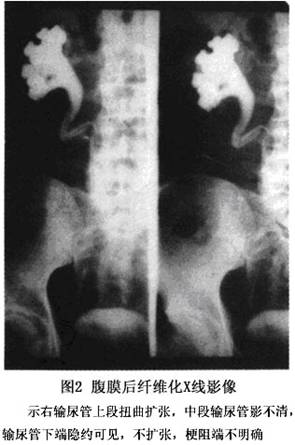
(1)静脉尿路造影(IVU):由于本病最常见的症状为输尿管受压迫所致,故一旦怀疑本病,应选择静脉尿路造影。有文献报道,90%以上的患者可显示异常,且2/3的成人病例和l/2儿童病例双侧输尿管受累(图2)。故是最具诊断价值的方法。
①影像特点:静脉尿路造影的典型征象是“三联征”。
A.肾盂积水伴有上部输尿管扩张扭曲。
B.输尿管向中心移位。
C.输尿管受外部压迫的征象。晚期双肾可均不显影。
②影像鉴别:原发性输尿管肿瘤、输尿管旁淋巴结肿大、输尿管术后或炎性狭窄病人静脉尿路造影亦可能有类似的征象,应与之鉴别。
少数情况下,纤维化范围广泛累及到盆腔时,膀胱因环状受压可产生泪珠状外形,应与盆腔脂肪过多症、盆腔血肿、双侧盆腔淋巴结肿大以及下腔静脉闭塞后盆腔侧支血管形成相鉴别。
(2)血管造影:
①下腔静脉造影:可显示腰骶部的下腔静脉段呈光滑的逐渐狭窄,少数病例下腔静脉可完全梗阻。
②主动脉造影:受累主动脉和髂总动脉可显示有光滑或不规则狭窄改变。
(3)淋巴管造影:淋巴管呈扩张、扭曲改变,造影剂通过主动脉旁淋巴结排空延迟,但有时淋巴管造影可能表现为正常。
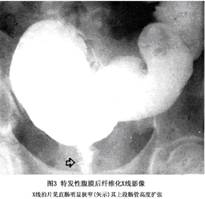
(4)消化道钡剂造影:消化道受累时可显示管腔光滑的外压性逐渐狭窄。直肠、乙状结肠受压时,应与盆腔脂肪过多症、放射性肠炎等相鉴别(图3)。
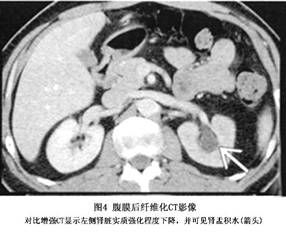
(5)CT扫描:CT不仅可以了解腹膜后纤维化的范围,而且在尿路梗阻之前,就可发现明显的病变,是本病诊断及随访的主要手段之一。
①影像特点:腹膜后纤维化的CT表现多种多样,通常表现为单个或多个均匀密度的大小不一软组织肿块影,前缘清楚而后缘不清,包绕主动脉及下腔静脉。从肾门至骶骨岬两侧包绕输尿管并有不同程度的肾盂积水。肿块不仅仅在主动脉前延伸,还可造成在肿块及附近的腰大肌之间脂肪垫的闭塞。早期的腹膜后纤维化血管增生活跃,板块血运丰富。因此,静脉注射造影剂后,肿块明显强化,晚期则强化程度很弱。需指出的是,少数病例CT可无异常发现(图4)。
②影像鉴别:腹膜后纤维化的CT值与肌肉或实质性脏器密度相似,在CT上与新生物或肿大的淋巴结包块不易区别。因此,应注意与以下疾病鉴别:
A.淋巴瘤、原发性肉瘤以及其它恶性转移灶:腹膜后纤维化肿块内有特征性的条索状影呈分隔样,可有钙化,病灶不穿破腹膜,不产生局部骨质破坏,对邻近的主动脉、下腔静脉多趋向于包绕固定而不是使之移位。而转移到腹膜后的恶性肿瘤多表现为主动脉和腔静脉旁肿块影,淋巴瘤、原发性肉瘤以及其它恶性淋巴结肿大常常抬高主动脉,使之远离椎体。
B.动脉瘤:动脉瘤周围纤维化虽同样可强化,环绕扩张的主动脉周围组织环与腹膜后纤维化表现相似,但被纤维包绕的主动脉呈瘤样扩张。
C.其它疾病:如淀粉样变性、腹膜后血肿、宫颈癌、胰腺癌等。
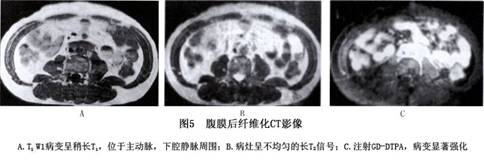
3.磁共振成像(MRI) 与CT相比,MRI的优点不仅能显示腹膜后纤维化所形成肿块的形态,而且能显示血管狭窄程度和CT上表现为正常的硬化区域,能通过血管内的流空现象来确定肿块与这些大血管之间的关系。此外,其T2加权像可为鉴别病变的良恶性提供依据。Arrive等学者认为T2信号强度增高对诊断恶性有重要意义。在T1加权像上,良、恶性腹膜后纤维化无明显差别,不论是良性腹膜后纤维化还是恶性腹膜后纤维化肿块,都表现为低-中信号强度,但良性纤维化所形成肿块在T1及T2加权像上均表现为均匀的低信号强度,边缘锐利清楚。而恶性腹膜后纤维化所形成肿块的特点是T2加权像呈密度不均匀的高信号,边缘较模糊(图5)。
4.放射性核素扫描 Hillebrand等报道应用67Ga柠檬酸盐闪烁扫描法对5例腹膜后纤维化进行扫描,较CT、MRI能更好反映腹膜后纤维化疾病过程中病变的严重性和活动性。
5.正电子发射X线断层摄影术(PET) 对良、恶性病灶的鉴别诊断有积极的意义。Kubota等报道腹膜后纤维化病灶中,正电子发射X线断层摄影显示肿块/肌肉的放射能比轻度升高,而恶性淋巴结疾病中其比例明显升高。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防